As soluções de ventilação não invasiva (VNI) inteligentes da ResMed fornecem tecnologias avançadas que ajudam a remover o trabalho pesado da respiração. Trabalharemos com você para ajudá-lo a identificar os pacientes certos para a terapia com VNI.

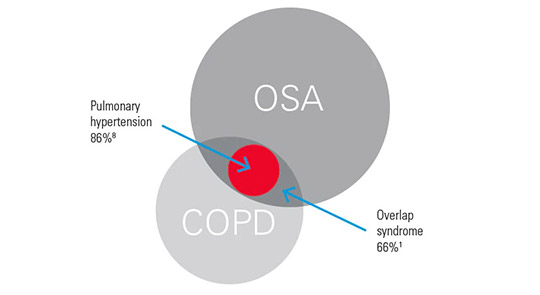
A síndrome da sobreposição é um termo usado para descrever a coexistência da apneia obstrutiva do sono (AOS) e a DPOC, e foi primeiramente cunhada pelo pesquisador David Flenley quando estimou que esta associação de duas doenças comuns provavelmente envolvia muitos pacientes.1 De fato, pesquisas indicaram alta prevalência de AOS em pacientes com DPOC, incluindo um recente estudo que mostra que até 66% dos pacientes com DPOC registrados em reabilitação pulmonar testaram positivo para AOS.2 Além disso, os pacientes com síndrome da concomitância podem apresentar piora dos sintomas da DPOC.3
Consequências clínicas da síndrome da sobreposição
Pressão positiva contínua nas vias respiratórias (CPAP) permanece como o tratamento padrão para AOS e síndrome da concomitância.13 Uma pesquisa mostrou que os pacientes com síndrome da concomitância e que utilizam a terapia CPAP apresentaram:
Porém, à medida que a doença da síndrome da sobreposição dos pacientes progride, eles podem desenvolver hipercapnia diurna. A CPAP sozinha pode não corrigir completamente a hipercapnia ou a hipoxemia, portanto o tratamento com ventilação não invasiva (VNI) e/ou o oxigênio complementar podem aumentar o benefício clínico ao paciente.18 A terapia VNI pode, teoricamente, descansar os músculos respiratórios sobrecarregados, evitar a hipoventilação noturna e redefinir o impulso respiratório central em pacientes com hipercapnia.19 Os dispositivos VNI também incluem várias características de sincronização que podem prolongar o tempo de expiração, o que ajuda a evitar o aprisionamento de ar e pode melhorar enormemente o conforto e a adesão do paciente.
Como triar seus pacientes com DPOC para AOS
Como os estudos sugerem que pacientes com síndrome da concomitância possam ter um prognóstico pior que os pacientes com apenas uma dessas doenças, os provedores de cuidados da DPOC devem considerar a triagem de todos os seus pacientes com DPOC para apneia obstrutiva do sono.
Há várias ferramentas para ajudar a triar esses pacientes durante uma consulta programada regularmente. A Associação Americana de Apneia do Sono endossa esses três testes que você pode administrar com rapidez e facilidade e que o ajudarão a identificar seus pacientes que estejam com maior risco para apneia do sono:
As diretrizes da Sociedade Torácica Americana/Sociedade Respiratória Europeia também sugerem que aqueles com DPOC relativamente leve e evidência de hipertensão devem ser encaminhados para testes de um dia para outro.20
All rights reserved.© 2020 Resmed