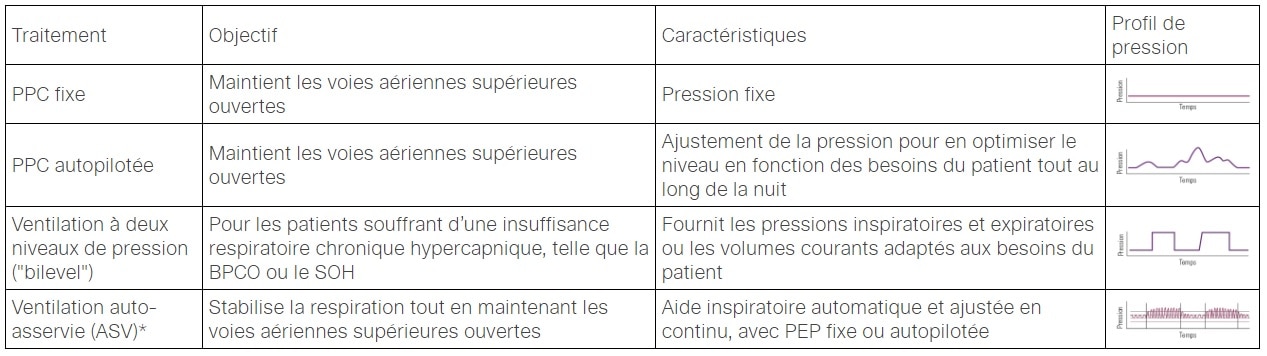
Options de traitement de l'ACS
Il existe plusieurs types d’Apnée Centrale du Sommeil (ACS) et le traitement peut varier en fonction de différentes causes. Lisez les informations suivantes pour comprendre quel traitement est le plus adapté à votre patient.
Options de traitement de l'apnée centrale du sommeil
La pression expiratoire positive continue (PPC), en mode constant ou autopiloté, est parfois utilisée comme traitement de première intention du SACS. Cependant certains des patients continuent de présenter des symptômes, augmentant le risque de non-observance voire d’arrêt du traitement.
La ventilation auto-asservie (VAA ou ASV – adaptive servo-ventilation)* est une option thérapeutique pertinente pour la majorité des patients présentant un SACS, en tant que traitement de première intention ou après l’échec d’autres traitements par PPC en mode constant ou autopiloté.
La ventilation auto-asservie : une solution éprouvée dans le traitement du SACS
La VAA associe une pression expiratoire positive (PEP) à une aide inspiratoire (AI) automatique. La VAA permet de traiter les troubles respiratoires à la fois centraux et obstructifs et de maintenir une ventilation adaptée aux besoins du patient.
Par comparaison à d’autres formes de traitement par pression expiratoire positive, la VAA offre des avantages significatifs dans le traitement des troubles respiratoires centraux du sommeil*.
Pour aller plus loin

Bénéfices cliniques de l'ASV
Par comparaison à d’autres formes de traitement par pression expiratoire positive, la ventilation auto-asservie (VAA ou ASV – Adaptive Servo-Ventilation) offre des avantages significatifs dans le traitement des troubles respiratoires centraux du sommeil*. Découvrez les différentes études cliniques.

Options de traitement du SAOS
ResMed vous aide à guider votre patient vers les options de traitement du SAOS les plus adaptées. Ces options incluent les traitements par PPC fixe (CPAP), PPC autopilotée (APAP) ou à deux niveaux de pression, ainsi que l’orthèse d’avancée mandibulaire.

Gestion du suivi patient
La connectivité sans fil des appareils ResMed pour traiter l’apnée du sommeil et l’insuffisance respiratoire, transmet les données de traitement de vos patients à AirView™, pour vous permettre de les monitorer et de modifier à distance les paramètres de leurs équipements.
* Le traitement par ventilation auto-asservie est contre-indiqué chez les patients souffrant d’insuffisance cardiaque chronique et symptomatique (NYHA 2-4) avec fraction d’éjection du ventricule gauche altérée (FEVG ≤ 45 %) et un syndrome d’apnées du sommeil modéré à sévère, à prédominance centrale.
Références :
-
- Javaheri S., Smith J., Chung E., The Prevalence and Natural History of Complex Sleep Apnea, Journal of Clinical Sleep Medicine, Vol.5, No. 3, 2009.
- Mogri M et al. Hypoxemia in patients on chronic opiate therapy with and without sleep apnea. Sleep Breath, 2009;13:49-57.
- Karin G. Johnson and Douglas C. Johnson. Frequency of Sleep Apnea in Stroke and TIA Patients: A Meta-analysis. J Clin Sleep Med, 2010;6(2):131-137.