ENTDECKE DEINE SCHLAF SUPERPOWER
Manche Menschen kommen mit der CPAP-Therapie nicht zurecht. Die Narval Schlafschiene ist in einem solchen Fall eine einfache und überzeugende Alternative.
Um Patient:innen und medizinischem Fachpersonal aktuelle Anleitungen für die sichere Verwendung von ResMed-Masken mit Magneten zu geben, haben wir die Abschnitte „Kontraindikationen“ und „Warnhinweise“ in unseren Gebrauchsanweisungen aktualisiert.
Schnarchen & Schlafapnoe
Schnarchen Sie oder leiden Sie unter nächtlichen Atemaussetzern?
Schlafapnoe ist eine weit verbreitete Störung, bei der es während des Schlafs zu Atemaussetzern kommt. Aber wer bekommt Schlafapnoe und warum?
Erfahren Sie mehr über die Schlafapnoe-Behandlung und darüber, was Sie nach der Diagnose erwartet.
Verfolgen Sie den Fortschritt Ihrer Schlaftherapie mit dem Online-Supportprogramm myAir™. Die Nutzung der Webanwendung ist mit jedem ResMed Air10-Gerät möglich.
COPD & andere respiratorische Erkrankungen
Erfahren Sie mehr über die chronisch-obstruktive Lungenerkrankung (COPD): Ursachen, Stadien, Diagnose und Behandlung.
Erfahren Sie mehr über andere Atemwegserkrankungen wie z. B. OHS (Obesitas-Hypoventilationssyndrom), neuromuskuläre und restriktive Lungenerkrankungen sowie über invasive oder nicht-invasive Beatmungstherapien zu Hause oder im Krankenhaus.
Erfahren Sie, wie nicht-invasive Beatmung (NIV) oder invasive Beatmung (IV) Ihnen das Atmen erleichtern kann.
ResMed Produkte für Ihre Therapie
Erfahren Sie mehr über unsere Produkte für Ihre Schlafapnoe- oder Beatmungstherapie.
Unsere Therapiegeräte wurden entwickelt, um Ihnen eine möglichst natürliche Atmung und eine leise Therapie zu ermöglichen.
Die Narval™ CC Schlafschiene ist eine sehr gute Therapieoption, wenn Sie an einer behandlungsbedürftigen obstruktiven Schlafapnoe leiden oder sich die Behandlung mit positivem Atemwegsdruck (PAP) nicht für Sie eignet.
Unsere nicht-invasiven Beatmungsgeräte (NIV) bieten eine wirksame Therapie für eine große Anzahl von Atmungsstörungen zu Hause und im Krankenhaus.
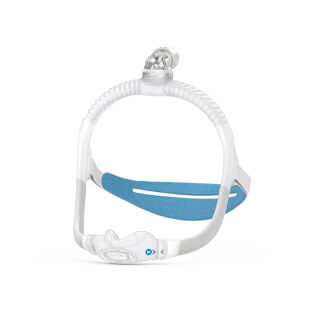
Masken von ResMed sind bequem, leicht und so gestaltet, dass sie möglichst klein sind. Finden Sie unten die richtige Maske gemäß Ihren Atmungs- und Therapieanforderungen, Lebensstil und anderen Kriterien.
Informationen zum Geräterückruf von Philips (Juni 2021)
Am Montag, den 14. Juni 2021, hat Philips einen US-Rückruf und eine Sicherheitsmitteilung für den Rest der Welt für bestimmte CPAP- und Beatmungsgeräte herausgegeben. ResMed-Geräte unterliegen nicht diesem Rückruf und können von Patienten sicher verwendet werden. ResMed-Geräte verwenden ein anderes Material zur Geräuschreduktion als Philips.
Die Patientensicherheit ist das wichtigste Ziel von ResMed.
 Deutschland
Deutschland